
| ДОМ | МЕНЮ | ДОКИ | ПОИСК |
Острый бронхит возникает в результате охлаждения и вдыхания холодного воздуха, особенно при выключении носового дыхания. Развитию заболевания способствуют переутомление, нервное и физическое перенапряжение.
При воздействии массажем на межреберные мышцы и паравертебральные сегменты позвоночника возникает ответная реакция органов дыхания, диафрагмы и др.
При сдавливании грудной клетки происходит раздражение рецепторов альвеол, корня легкого и плевры, что создает условия для повышения возбудимости дыхательного центра (инспираторных нейронов) и активного вдоха.
Задачи массажа: нормализовать кровообращение в бронхах, оказать противовоспалительное, спазмолитическое и рассасывающее действие, улучшить отхаркивание мокроты (при ее наличии).
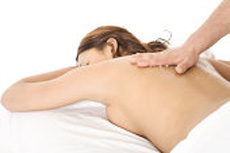
В положении больного лежа на животе (ножной конец приподнят) массируют спину, применяя поглаживание, растирание, разминание, затем делают растирание межреберий.
Массаж грудной клетки выполняют в положении больного лежа на спине.
Вначале делают плоскостное и обхватывающее поглаживание грудной клетки (ноги согнуты в коленных и тазобедренных суставах), затем растирание межреберий, разминание грудных мышц, вибрацию грудной клетки.
При растирании межреберий руки массажиста располагаются параллельно ребрам и скользят от грудины к позвоночному столбу.
При массаже различных отделов грудной клетки руки массажиста вначале находятся на нижнебоковом отделе ее (ближе к диафрагме), а во время выдоха движутся к грудине (к концу выдоха сжимают грудную клетку).
Затем массажист переносит обе руки к подмышечным ямкам и выполняет те же движения.
Такие приемы следует проводить в течение 2–3 мин.
Движение диафрагмы и сдавливание нижних ребер на выдохе улучшают вентиляцию нижних долей легких.
На ночь рекомендуется на грудную клетку сделать компресс с разогревающими мазями (финалгон, дольпик или слонц).
Продолжительность массажа 15–20 мин.
В.И. Дубровский,
академик РАЕН, МАНПО и Нью-Йоркской академии наук,
доктор медицинских наук, профессор
А.В. Дубровская, врач-педиатр

Бронхит (bronchitis; бронх [и] (Бронхи) + -itis) воспаление бронхов. Выделяют острый бронхит, острый бронхиолит (преимущественное воспаление дистальных отделов бронхиального дерева — бронхиол) и хронический бронхит, характеризующиеся диффузным поражением соответствующих отделов бронхиального дерева. Проявления ограниченного воспаления бронхов (например, дренажного бронхита при острой и хронической пневмонии), как правило, самостоятельного клинического значения не имеют и входят в симптомокомплекс основного заболевания.
Острый бронхит может быть первичным и вторичным. Первичный бронхит развивается как самостоятельное заболевание, при этом патологический процесс начинается в бронхах и ограничивается только ими. Вторичным считают бронхит, возникающий как проявление или осложнение другого заболевания. В зависимости от этиологии выделяют острые бронхиты инфекционного происхождения (вирусные, бактериальные, вирусно-бактериальные, грибковые и др.); бронхиты, обусловленные воздействием физических и химических факторов; аллергические, смешанные бронхиты и бронхиты неизвестной природы. Наиболее частой причиной развития острого бронхита являются возбудители острых респираторных вирусных инфекций; гриппа, парагриппа, аденовирусной инфекции и др. Острый бронхит могут вызывать также возбудители кори, дифтерии, коклюша, краснухи, брюшного тифа, паратифов и других инфекционных болезней. (см. Силовые виды спорта)
Часто бактериальная инфекция (пневмококк, стафилококк, стрептококк и др.) наслаивается на вирусную. Вирусы и бактерии могут попадать в бронхиальное дерево аэрогенным, гематогенным и лимфогенным путями. Нередко причиной острого бронхита становятся физические и химические раздражители: пыль, холодный или горячий сухой воздух, окислы азота, производные серы, хлор, аммиак, пары брома и др. В развитии болезни важная роль принадлежит охлаждению, нарушению носового дыхания, очагам хронической инфекции в носоглотке и другим предрасполагающим факторам.
Морфологические изменения могут ограничиваться гиперемией и отеком слизистой оболочки бронхов, гипертрофией желез, увеличением числа бокаловидных клеток, дегенерацией и повышенным слущиванием реснитчатого эпителия. Воспалительный процесс, захватывающий только слизистую оболочку (эндобронхит) обычно заканчивается полным восстановлением ее структуры. При тяжелом течении заболевания воспаление распространяется на подслизистый и мышечный слои бронхов (мезобронхит), что приводит к нарушению их дренажной функции, деформации бронхиального дерева вследствие образования рубцов. Это создает условия для перехода острого воспалительного процесса в хронический.
Заболевание начинается с ощущения першения и саднения за грудиной, чувства разбитости, вялости. Вскоре появляется сухой болезненный кашель; иногда он может носить приступообразный характер. Через 1—3 дня начинает отходить слизистая или слизисто-гнойная мокрота. При длительных приступах кашля возможны головная боль и головокружение. Температура тела нередко остается нормальной, у части больных она повышается до субфебрильной. В первые дни заболевания в легких выслушиваются рассеянные сухие хрипы. В случае поражения мелких бронхов состояние больного ухудшается в связи с развитием обструктивного синдрома — расстройства функции внешнего дыхания из-за нарушения проходимости бронхов, обусловленного набуханием их слизистой оболочки, гиперпродукцией слизи и повышением тонуса мускулатуры бронхов.
При обструктивном синдроме появляется одышка, аускультативно определяются удлинение выдоха, сухие хрипы высокого тембра на выдохе, может выявляться коробочный оттенок перкуторного звука. Возможно развитие артериальной гипоксемии. Функциональные параметры дыхания отражают нарушение легочной вентиляции по обструктивному типу: снижаются объем форсированного выдоха за 1 с (ОФВ1) и отношение ОФВ, к жизненной емкости легких (ЖЕЛ) или форсированной жизненной емкости легких (ФЖЕЛ), изменяется структура общей емкости легких за счет увеличения остаточного объема легких (ООЛ). Для острого бронхита характерны нейтрофильный лейкоцитоз (число лейкоцитов увеличивается до 10,0—12,0․109/л крови), увеличение СОЭ. При рентгенологическом исследовании могут определяться расширение корней легких, усиление легочного рисунка (больше в нижних отделах).
Особенностями острого аллергического бронхита являются связь заболевания с воздействием аллергена, наличие других проявлений аллергии, выраженный обструктивный синдром, повышенное количество эозинофилов в крови и мокроте.
Острый бронхит обычно заканчивается клиническим выздоровлением в течение 2—3 недель. Клиническое выздоровление не совпадает с восстановлением функциональных показателей; функция внешнего дыхания и бронхиальная проходимость, как правило, восстанавливаются в течение месяца. Если клиническое выздоровление происходит медленнее и наступает через 4—6 нед. от начала заболевания, говорят о затяжном течении бронхита. Острый бронхит может осложниться бронхиолитом, пневмонией, особенно часто это наблюдается у детей до 5 лет, лиц старческого возраста и ослабленных больных. (см. Лечебная ДИЕТА 2)
Диагноз основывается на характерных клинических симптомах. Дифференциальную диагностику проводят с бронхопневмонией и милиарным туберкулезом. Развитие бронхопневмонии сопровождается нарастанием интоксикации, повышением температуры тела до фебрильной, появлением физикальных и рентгенологических признаков ограниченного уплотнения легочной ткани (укорочение перкуторного звука, ослабленное или бронхиальное дыхание, влажные хрипы, затенение легочного поля). Милиарный туберкулез в первые 2—3 недели болезни (до появления рентгенологических изменений в легких) может напоминать протекающий с интоксикацией острый бронхит, вызванный вирусом гриппа, но характеризуется прогрессирующим течением, более выраженной интоксикацией, отсутствием признаков катарального воспаления верхних дыхательных путей. Необходимо также учитывать, что острый бронхит может быть проявлением различных инфекционных болезней — кори, коклюша и др.
Лечение бронхита в большинстве случаев проводится в амбулаторных условиях. Госпитализация необходима при тяжелом состоянии больного (например, при выраженном обструктивном синдроме, развитии пневмонии). Помещение, где находится больной, должно хорошо проветриваться. Курение запрещается. Рекомендуется обильное питье: горячий чай с лимоном, медом, малиновым вареньем, настой цветов липы, подогретые щелочные минеральные воды (боржоми, смирновская, славяновская и др.). В первые дни болезни хороший эффект дают горчичники, банки, спиртовой компресс на грудную клетку, горячие ножные ванны, растирание груди скипидарной мазью.
При сухом мучительном кашле назначают кодеин с натрия гидрокарбонатом или либексин. Если мокрота отходит с трудом, необходимы отхаркивающие средства: настой термопсиса, таблетки мукалтина, ингаляции 2% раствора нутрия гидрокарбоната или подогретых щелочных минеральных вод. Для устранения бронхоспазма используют Бронхорасширяющие средства: эуфиллин, эфедрин, эуспиран, изадрин и др. По показаниям применяют жаропонижающие и болеутоляющие средства. Рекомендуются витамины С и А. При тяжелом течении болезни назначают антибиотики и сульфаниламиды.
Для лечения острого аллергического бронхита используют антигистаминные средства (диазолин, тавегил, супрастин и др.), бронхолитики, интал, задитен; в тяжелых случаях — глюкокортикоиды.
Прогноз в большинстве случаев благоприятный. Профилактика включает закаливание, отказ от курения, предупреждение переохлаждения.
Острый бронхиолит встречается преимущественно в детском и старческом возрасте. Чаще возникает в результате перехода воспалительного процесса с бронхов на бронхиолы, обычно обусловлен вирусной инфекцией (вирусами гриппа, респираторно-синцитиальными) и последующим развитием кокковой микрофлоры — пневмококков, стрептококков.
Бронхиолит как самостоятельное заболевание может возникать при вдыхании очень холодного воздуха, резко раздражающих газов. Предрасполагающим фактором является снижение сопротивляемости организма под влиянием курения табака, неблагоприятных условий труда и быта, неполноценного питания, истощающих болезней.
Воспаление бронхиол вызывает резкое их сужение и даже закрытие просвета, что становится причиной развития тяжелого обструктивного синдрома, сопровождающегося нарушениями газообмена и кровообращения. Нередко воспалительный процесс распространяется и на респираторные отделы легких с развитием альвеолита.
Присоединение бронхиолита к текущему бронхиту проявляется резким ухудшением состояния больного. Температура тела повышается до 38,5—39°. Возникает резкая одышка (до 40 и более дыханий в 1 мин). Дыхание становится поверхностным с участием вспомогательной мускулатуры. Характерен мучительный кашель со скудной слизистой мокротой. Отмечаются бледность кожи, цианоз. (см. Современный танец)
Больные обычно возбуждены, беспокойны. При нарушении выделения углекислоты вследствие расстройства бронхиальной проходимости и вентиляции могут развиться признаки гиперкапнии: апатия, вялость, сонливость, кома. Часто возникают симптомы сердечно-сосудистой недостаточности (снижение АД, тахикардия), обусловленной интоксикацией, гипоксемией, гиперкапнией, гипертензией малого круга кровообращения. При перкуссии легких выявляют ограничение дыхательной подвижности их нижних краев, иногда коробочный оттенок перкуторного звука. При аускультации выслушивают ослабленное везикулярное дыхание с удлиненным выдохом, множество рассеянных мелкопузырчатых хрипов и небольшое количество сухих хрипов. Характерны лейкоцитоз, увеличение СОЭ. Рентгенологически выявляют усиление легочного рисунка, расширение корней легких, иногда диффузные мелкоочаговые затенения.
Диагноз основывается на клинических признаках и результатах рентгенологического исследования легких, которое имеет решающее значение при дифференциальной диагностике с пневмонией и милиарным туберкулезом. Бронхиолит следует отличать также от отека легких, который развивается при заболеваниях, осложнившихся левожелудочковой недостаточностью, и сопровождается выделением пенистой мокроты; температура тела при отеке легких обычно не повышается.
Лечение проводится в стационаре и направлено на борьбу с инфекцией, легочной и сердечно-сосудистой недостаточностью. Назначают антибиотики, сульфаниламиды или сочетания этих препаратов, бронхорасширяющие средства. Показана Кислородная терапия (лучше в кислородной палатке). При сердечнососудистой недостаточности вводят сердечные гликозиды (строфантин, коргликон), кордиамин, кофеин. Полезны горчичники, круговые банки, растирания груди скипидарной мазью. При необходимости проводят интенсивную терапию в условиях реанимационного отделения.
Прогноз благоприятный, выздоровление наступает через 5—6 недель. У лиц старческого возраста, детей и больных с заболеваниями сердца возможен летальный исход. Профилактика основана на тех же принципах, что и профилактика бронхита.
При написании этого текста использовался материал из
Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг.
Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г.
Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.
Фото с сайта www.istockphoto.com
Популярная литература по массажу

<< Назад: Массаж при некоторых терапевтических заболеваниях
Рекомендуем Вам посмотреть популярные разделы сайта myvaleology.com: MENU с описанием разделов | |||
| СОЦСЕТИ | ВКЛАД | ДИЕТА | СПОРТ |
Версия all4-8 |
|||
Copyright © VZOJ 2023. Все права защищены. При перепечатке или цитировании материалов сайта myvaleology.com, пожалуйста, ставьте ссылку на сайт myvaleology.com :
<a href="https://myvaleology.com">Здоровый образ жизни</a>
Права на фотографии принадлежат их авторам.
Сайт работает на хостинге www.reg.ru , скидка на услуги по промокоду 5084-7F0E-EABE-D693
В партнерстве со www.onlinetrade.ru (Вы сразу получаете 300 Бонусов на покупки при регистрации, 1 Бонус = 1 Рубль)